Dans cette étude, nous tentons de voir si la fasciathérapie Méthode Danis Bois pourrait avoir un intérêt dans l’accompagnement thérapeutique des personnes diabétiques de type II présentant des complications de type vasculaire.
 Extraits d'un article paru dans la revue "Mains libres", fin juin 2015, rapportant les résultats d'une étude réalisée dans le cadre d'un master en kinésithérapie par Simon Ropert, Haute Ecole Paul-Henri Spaak, Département paramédical, Section Kinésithérapie, 2011-2012
Extraits d'un article paru dans la revue "Mains libres", fin juin 2015, rapportant les résultats d'une étude réalisée dans le cadre d'un master en kinésithérapie par Simon Ropert, Haute Ecole Paul-Henri Spaak, Département paramédical, Section Kinésithérapie, 2011-2012
Le diabète de type 2 résulte d’une mauvaise utilisation de l’insuline par l’organisme. Celui-ci représente 90% des diabètes rencontrés dans le monde. Il est en grande partie le résultat d’une surcharge pondérale et de la sédentarité. C’est une pathologie qui peut amener de multiples complications, telles que les complications vasculaires. En effet, « les maladies macrovasculaires et les maladies vasculaires périphériques sont plus importantes dans la population de diabétiques de type II que dans la population normale. » [1]
Les fascias, tissus élastiques continuellement soumis aux chocs physiques et psychiques, peuvent être amenés à réagir par des tensions et des crispations pouvant aboutir à divers dysfonctionnements parfois pathologiques. « Les fascias sont aussi constitutifs des parois vasculaires et même du sang » [3].
L’approche manuelle de fasciathérapie Méthode Danis Bois (MDB) s’adresse à l’anatomie du fascia, dans un esprit de globalité. Le thérapeute pose ses mains sur le patient, suit le rythme du fascia qu’il perçoit et relance le rythme du tissu. La fasciathérapie MDB agit plus spécifiquement sur l’élasticité du tissu et sur le tonus musculaire [4]. Cette approche redonne aux fascias souplesse, capacité d’adaptation et sensibilité. Cela permet d’optimiser le rôle de ce tissu gardien du bon fonctionnement corporel. Cette action sur l’élasticité du tissu et le tonus musculaire pourrait alors diminuer le « stress » vasculaire que subissent les diabétiques de type II. La technique de fasciathérapie Danis Bois pourrait donc agir au niveau vasculaire, par l’intermédiaire des fascias.
Matériel et méthodes
Nous avons dans cette étude une population de 12 patients, tous diabétiques de type II, ayant plus de 18 ans et n’ayant pas subi d’opération de type vasculaire au membre inférieur (Age 64.25 + ou – 14.10).
Les patients ont été répartis aléatoirement dans deux groupes distincts. Nous avons donc obtenu un groupe sur lequel nous avons appliqué la fasciathérapie MDB (n=6) et un groupe sur lequel nous avons réalisé des effleurages (n=6). Nous avons pris comme variable indépendante le traitement, toujours réalisé par le même expérimentateur. Nous avons réalisé des mesures avant et après traitement pour répondre aux questions suivantes :
- Est-ce qu'un traitement (que ce soit l’effleurage ou la fasciathérapie MDB) induit des réponses vasculaires spécifiques ?
- Y a-t-il une différence d'efficacité entre la fasciathérapie MDB et le massage de type effleurage ?
Les mesures ont été prises sur les artères tibiales antérieures et postérieures, par Echo-Doppler (Toshiba, Aplio50) [9,17,18]. Nous avons mesuré la fréquence cardiaque tout au long de la séance grâce à une montre Polar RS800 [19]. Les patients ont été vus deux fois à 7 jours d'intervalles.
Le protocole d'une séance s'est établit de la manière suivante, pour chacun des patients :
- 10 minutes de repos, sans activité particulière.
- T0 : Measure par Echo-Doppler.
- 20 min de traitement (fasciathérapie MDB ou massage selon la répartition aléatoire).
- T1 : Mesure par Echo -Doppler.
Description des traitements
Les deux techniques ont été appliquées sur le membre inférieur droit. Le patient est en décubitus dorsal.
1) Massage de type effleurage le long du membre inférieur.
2) Fasciathérapie MDB : Les régions concernées sont le triangle de Scarpa, le canal de Hunter, l'articulation du genou, le triceps sural, l’articulation tibio-péronière distale et proximale, l'articulation de la cheville et le pied dans son ensemble.
Description des paramètres observés par Echo-Doppler
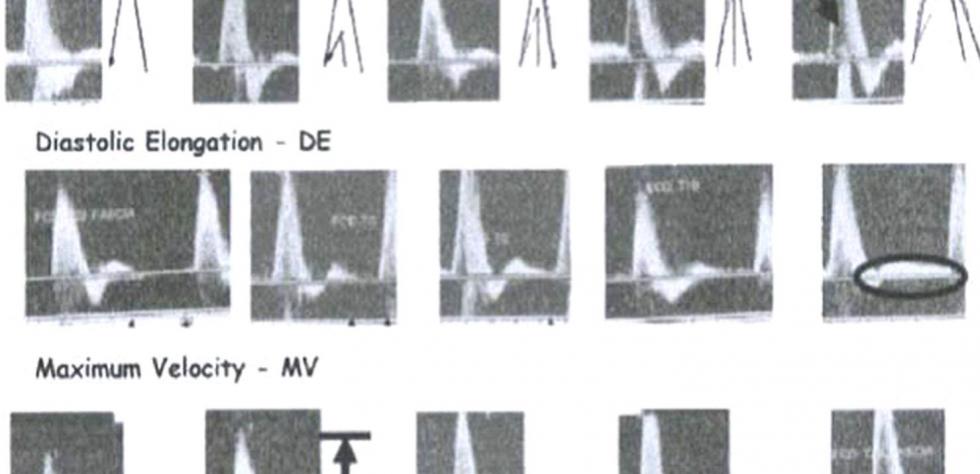
![Figure 1 Schéma d’évaluation semi-quantitatif des paramètres vasculaires. [4]](/sites/default/files/contents/flux%20arteriels%20simon%20roper%202015_0.jpg) Dans un premier temps, nous avons mesuré trois paramètres que sont la fenêtre noire (DW), la vitesse maximale (MV) et l'élongation diastolique (DE) grâce aux modulations du tracé obtenu par Echo-Doppler.
Dans un premier temps, nous avons mesuré trois paramètres que sont la fenêtre noire (DW), la vitesse maximale (MV) et l'élongation diastolique (DE) grâce aux modulations du tracé obtenu par Echo-Doppler.
- DW : L'aspect laminaire ou turbulent du flux est représenté par la fenêtre noire. S'il n'y a pas de fenêtre noire présente sous le pic systolique, cela signifie que les vitesses sont très variables au point de mesure, le flux peut alors être qualifié de turbulent. Si une fenêtre noire apparait, cela indique des vitesses plus homogènes, signalant un flux plus laminaire.
- MV : La phase ascendante reflète la vitesse maximale du pic systolique, liée à l'accélération du flux.
- DE : L'élongation diastolique est un reflet des résistances à l'écoulement. Plus on observe de l'amplitude concernant ce paramètre, plus le degré de résistance à l'écoulement est faible.
Ces trois paramètres sont évalués de manière semi-quantitative, avec des critères de 1 à 5 ou 5 est la meilleure réponse [4].
Dans un second temps, nous avons mesuré le diamètre des artères tibiale antérieure et postérieure et déduit le débit artériel. Cette mesure nous permet de calculer la surface de section du vaisseau à l'endroit mesuré : S=Pi*R² (R est le rayon ou la moitié du diamètre mesuré) et d'en déduire le débit artériel, grâce à la formule Q=S*Vm (Q est le débit, S est la surface de section du vaisseau et Vm est la vitesse moyenne du flux).
Par ailleurs, nous avons mesuré l'index de résistance de Pourcelot (IR = S-D/S) (S : pic systolique et D : pic diastolique) [17,20]. Nous avons également mesuré la Flow Mediated Dilatation (FMD), marqueur de l’état de la fonction endothéliale [15]: L'artère (ici l'artère tibiale postérieure) est comprimée à l'aide d'un brassard à 220 mm HG pendant 4 à 5 minutes (CF Non inv.). On relâche la compression et l'on mesure le diamètre de l'artère après 1 minute. On calcule ensuite la FMD de la manière suivante : [(A2-A1)/A1]*100. (A2 : Diamètre après compression. A1 : Diamètre au repos.)
Enfin, grâce à la mesure de la fréquence cardiaque, nous avons mesuré les intervalles RR. Cette mesure nous permet de voir l’implication des systèmes sympathiques et parasympathiques qui pourraient influencer les mesures des paramètres sanguins.
Résultats
Nous avons considéré les résultats significatifs quand la p-value était inférieure à 0.05 (p<0.05).
Nous notons des résultats très significatifs
- du paramètre DW avant-après traitement pour la fasciathérapie (p=0.003) et non significatifs pour l’effleurage.
- du paramètre MV avant-après traitement pour les deux techniques, fasciathérapie (p=0.02) et effleurage (p=0.037).
Nous notons des résultats significatifs du paramètre DE avant-après traitement pour la fasciathérapie (p=0.02) et non-significatifs pour l’effleurage.
Il y a augmentation significative des débits avant-après traitement par la fasciathérapie (p=0.031 et p=0.023 (Semaine 1 et Semaine 2) pour l’artère tibiale antérieure et p=0.031 (S1) pour l’artère tibiale postérieure) sauf pour la semaine 2, pour l’artère tibiale postérieure (p=0.17 ) et des résultats non-significatifs pour l’effleurage.
Nous observons une augmentation significative des diamètres artériels avant-après traitement pour la fasciathérapie (p=0.0159 (S2) pour l’artère tibiale antérieure et p=0.0493 et p= 0.0009 (très hautement significatif) (S1 et S2) pour l’artère tibiale antérieure), sauf pour la semaine 2, pour l’artère tibiale antérieure (p=0.0938) et non significative pour l’effleurage.
Nous ne notons pas d’améliorations significatives des vitesses avant-après traitement pour les deux techniques, ni l’effleurage, ni la fasciathérapie.
Nous observons des réductions non significatives des index de résistance avant-après traitements pour la fasciathérapie.
Pour la FMD, dont la réduction signifie une meilleure adaptabilité endothéliale, nous notons une réduction non significative de cet index pour les deux techniques, pour l’effleurage (p=0.88 et p=0.91 (S1 et S2) pour l’artère tibiale postérieure), et pour la fasciathérapie (p=0.062 et p=0.058 (S1 et S2) pour l’artère tibiale postérieure).
Nous n’avons pas observé de persistances significatives des effets entre la première et la deuxième séance, pour aucun des paramètres étudiés (p>0.05).
Enfin, nous ne notons pas de différences significatives des intervalles RR (p>0.05), donc pas d’effets des systèmes sympathiques et parasympathiques.
Discussion
La fasciathérapie MDB, contrairement à l’effleurage, montre dans cette étude de bons résultats pour certains de ces paramètres. En effet, on note une diminution globale des résistances à l’écoulement (DW) et une amélioration de l’homogénéité du flux (DE). Ces résultats vont dans le même sens que l’étude de Nadine Quéré [4], qui allie la fasciathérapie MDB au toucher spécifique de pulsologie. On peut se demander alors si ce toucher spécifique est utile dans la mesure où les résultats sont similaires.
Bien que nous observions une diminution des résistances vasculaires par le paramètre DW, comme dans le travail de Nadine Quéré [4], nous ne notons pas de diminution significative de l’Index de résistance de Pourcelot. Ceci nous amène à nous interroger sur l’objectivité de la mesure semi-quantitative (DW, MV, DE).
Les résultats nous montrent des augmentations significatives des diamètres et des débits artériels, sauf pour une mesure sur les quatre effectuées, pour chacun de ces deux paramètres. On peut penser que les mesures des diamètres, de part leur difficultés, peuvent influencer certains de ces résultats, bien que ces mesures furent répétées. Il faut en effet une grande précision dans la lecture de l’image d’Echo-Doppler pour avoir une mesure parfaite du diamètre.
Nous ne notons pas de différence significative pour la FMD, marqueur d’une bonne adaptabilité endothéliale. Ces résultats semblent contredire ceux de l’étude de Nadine Quéré [4], qui explique l’amélioration des paramètres sanguins par une adaptabilité de la fonction endothéliale. Cependant, nous voyons apparaître une tendance à l’amélioration de ce paramètre pour la fasciathérapie MDB, qui confirmerait les résultats de l’étude de Nadine Quéré [4].
Il serait également intéressant de réaliser une étude sur le toucher spécifique de pulsologie sur ces autres critères non étudiés dans l’étude de Nadine Quéré [4] (vitesses, débits, diamètres, Index de résistance, FMD) pour bien évaluer la différence avec la fasciathérapie MDB.
Enfin, nous ne notons pas de persistance des effets des traitements sur les paramètres sanguins d’une séance à l’autre.
Ces différents éléments nous permettent de penser que le traitement de fasciathérapie amène une amélioration de l’homogénéité du flux, une probable augmentation des diamètres et des débits artériels. Elle pourrait amener aussi une diminution des résistances à l’écoulement et une meilleure adaptabilité de la fonction endothéliale.
Le traitement des complications cardio-vasculaires du diabète de type II passe par une prise en charge multi-factorielle (prise en charge de l’hyperglycémie, de la dyslipidémie, de l’hypertension artérielle) et par des mesures hygiéno-diététiques [5,7]. Il serait intéressant de voir si une prise en charge de ce type alliée à une prise en charge de fasciathérapie MDB et à d’autres traitements physiques réduirait de manière plus importante les risques cardio-vasculaires.
Conclusion
Cette étude est un premier pas qui nous permet de penser que la fasciathérapie MDB pourrait avoir un intérêt comme traitement complémentaire dans le ralentissement des processus de la dysfonction endothéliale, chez des patients diabétiques et aussi dans le cas d’autres pathologies de type vasculaire. Cependant, il reste un travail important à effectuer pour pouvoir affirmer ceci, notamment sur la durée exacte des effets de cette technique et l’impact d’un tel traitement sur la fonction endothéliale.